Đầu mùa hè năm ngoái, các quan chức chính quyền thời Donald Trump đã đề xuất một chiến lược mới để đối phó với dịch bệnh COVID-19: xét nghiệm gộp.
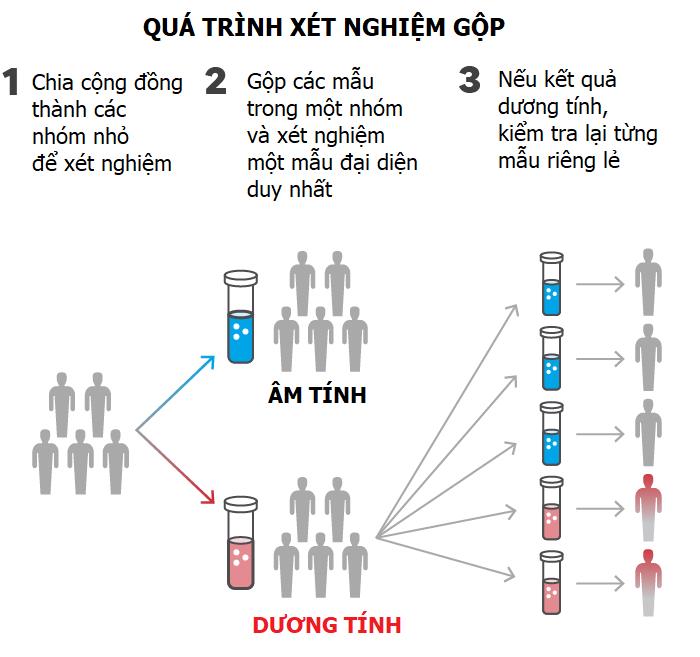
Xét nghiệm gộp là phương pháp kết hợp các mẫu bệnh phẩm từ nhiều người lại với nhau thành một mẫu duy nhất mang tính đại diện. Mẫu đại diện sau đó được đem đi xét nghiệm tìm virus SARS-CoV-2. Nếu kết quả xét nghiệm mẫu đại diện âm tính, nghĩa là các mẫu bệnh phẩm riêng lẻ trong lô đó đều âm tính với virus, và không cần làm xét nghiệm gì thêm. Nếu mẫu đại diện dương tính, kiểm tra lại từng mẫu riêng lẻ để tìm ra ca dương tính trong số các mẫu gộp.
Phương pháp này đã ra đời từ nhiều thập kỷ trước. Nó giúp tiết kiệm thời gian và nguồn vật tư để làm xét nghiệm sàng lọc và chẩn đoán, vốn đã rất khan hiếm và quý giá vào mùa dịch. Việc gộp mẫu lại sẽ cho phép làm ít xét nghiệm hơn nhưng lại đánh giá được nhiều người hơn, quả là một tiếp cận tiết kiệm và hấp dẫn!
Hình 1. Minh họa tiếp cận xét nghiệm gộp một lần 5 mẫu khác nhau. Nguồn: USA Today
Trên thực tế, phòng thí nghiệm sức khỏe cộng đồng bang Nebraska (Hoa Kỳ) đã tiên phong thử nghiệm kết hợp theo từng lô, gồm mỗi 5 mẫu bệnh phẩm lại với nhau, từ giữa tháng 3 năm 2020. Việc gộp mẫu giúp cắt giảm khoảng một nửa số lượt xét nghiệm cần thiết.
Phòng thí nghiệm Quest Diagnostics (Hoa Kỳ) trở thành phòng thí nghiệm thương mại đầu tiên nhận được ủy quyền gộp mẫu xét nghiệm khẩn từ Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA). Quest đã triển khai phương pháp tiếp cận riêng của mình - gộp mỗi 4 mẫu thành một lô - tại 3 phòng thí nghiệm ở California, Massachusetts và Virginia.
Một số hệ thống bệnh viện cũng đã được cấp phép từ FDA để làm các xét nghiệm gộp mẫu khẩn cấp. Ví dụ, UC San Diego Health có thể xét nghiệm trên một lô gồm 5 mẫu, chạy trên máy do công ty dược phẩm Roche sản xuất.
Chiến lược này đã giúp tạo nên những bước tiến quan trọng. Tại New York (Hoa Kỳ), nơi tỉ lệ dương tính chỉ khoảng dưới 1% kể từ tháng 6; các trường đại học, bệnh viện, công ty tư nhân và phòng thí nghiệm y tế công cộng đang sử dụng kỹ thuật này để phát hiện những ca nhiễm không có triệu chứng trong cộng đồng. Đại học New York đã được cấp phép để kết hợp đến 25 mẫu cùng một lúc.
Tuy nhiên, nhiều đơn vị xét nghiệm đã buộc phải tạm dừng hoạt động của mình vào tháng 4 năm 2020, khi tỉ lệ dương tính tại các địa phương đã tăng hơn 10%. Với số ca dương tính cao như vậy, việc xét nghiệm gộp hầu như không đem lại lợi ích gì.
Theo một số chuyên gia, việc gộp nhiều mẫu lại để xét nghiệm chỉ thật sự hiệu quả khi phần lớn các mẫu đều âm tính. Nếu tỉ lệ mẫu dương tính quá cao, sẽ có nhiều mẫu dương tính hơn nằm trong nhóm gộp. Khi đó, số nhóm ra kết quả dương tính sẽ nhiều hơn, và phòng xét nghiệm sẽ phải kiểm tra lại một lượng lớn các mẫu riêng lẻ để tìm ra người dương tính cụ thể. Cách làm này không chỉ làm mất thêm thời gian mà còn gây lãng phí nguồn lực như hoá chất, thiết bị và cả nhân lực.
Một số phòng thí nghiệm đặt ngưỡng gộp là 10%, nghĩa là nếu tỉ lệ lưu hành bệnh hay tỉ lệ dương tính trong cộng đồng dưới 10% thì có thể gộp nhiều mẫu lại để xét nghiệm một lần. Một số khác đặt ngưỡng gộp rất thấp ở mức 5% hay thậm chí là 2%. Thật ra, các chuyên gia và hiệp hội y khoa cũng chưa đạt được đồng thuận về ngưỡng tỉ lệ dương tính mà tại đó việc gộp mẫu không còn hữu ích. Tại Hoa Kỳ, nhiều phòng thí nghiệm quy định không được phép xét nghiệm gộp khi tỉ lệ dương tính vượt quá 10%.
Khả năng áp dụng còn tùy thuộc các yếu tố khác
Tỉ lệ lưu hành bệnh không phải là yếu tố ảnh hưởng duy nhất đến tính khả thi và hiệu quả của xét nghiệm gộp. Gộp càng nhiều mẫu riêng lẻ trong một lần xét nghiệm thì có thể càng hiệu quả, nhưng nếu gộp quá nhiều mẫu cùng nhau thì nồng độ virus (nếu có) trong mẫu sẽ bị pha loãng đi nhiều lần, dẫn tới nguy cơ âm tính giả (nghĩa là thực ra mẫu có virus, nhưng lại cho kết quả âm tính vì bị pha loãng quá mức).
Tức có virus trong nhóm người đó nhưng xét nghiệm không phát hiện ra vì quá loãng. Việc bỏ sót những ca có nồng độ thấp như vậy có hại như thế nào trên tổng thể vẫn là một câu hỏi chưa được trả lời. Vì thế, ngay cả ở những nơi có tỉ lệ lưu hành bệnh thấp, xét nghiệm gộp không phải lúc nào cũng là lựa chọn tối ưu.
Tỉ lệ âm tính giả thật sự là một vấn đề đáng lo ngại. Theo các nghiên cứu đã công bố, tỉ lệ âm tính giả khi dùng xét nghiệm PCR từng mẫu riêng lẻ vẫn ở mức 20-30% và còn dao động tùy vào diễn tiến căn bệnh. Theo báo cáo trên tạp chí Annals of Internal Medicine số tháng 8 năm 2020, tỉ lệ âm tính giả trung bình của các loại xét nghiệm là 38% vào ngày khởi phát triệu chứng, giảm xuống 20% 3 ngày sau khi khởi phát triệu chứng và sau đó bắt đầu tăng trở lại, từ 21% vào ngày thứ 9 lên tới...66% vào ngày thứ 21.
Tỉ lệ âm tính giả vào các ngày trước khi có triệu chứng còn cao và có thể dao động nhiều hơn, với tỉ lệ âm tính giả trung bình là 67% (dao động trong khoảng 27%-94%!) ngay cả vào hôm trước khi có triệu chứng.
Chính vì tỉ lệ âm tính giả cao này mà người ta đôi khi phải lặp lại xét nghiệm 2-3 lần, vào các ngày khác nhau mới có thể chắc chắn là âm tính. Khi ứng dụng vào tầm soát đại trà, một số chuyên gia đề nghị lặp lại xét nghiệm gộp sau mỗi tháng, hoặc sau mỗi 2 tuần. Tuy nhiên, bằng chứng đằng sau thời gian này là không rõ ràng, hiệu quả phòng bệnh so với chi phí bỏ ra khi theo chiến lược này vẫn còn là ẩn số.
Việc gộp mẫu chung cũng gây thêm nhiều khó khăn cho các kỹ thuật viên phòng thí nghiệm. Về lý thuyết, gộp mẫu nghe rất đơn giản, nhưng thực tế việc lấy và pha trộn mẫu lại với nhau gồm nhiều thao tác tẻ nhạt và rất tốn thời gian. Như mình họa ở hình 2, các kỹ thuật viên bận rộn phải cẩn thận chuyển một lượng chất lỏng chính xác từ ống này sang ống khác, có thể đến cả trăm lần. Việc gộp chung có thể giúp xét nghiệm cho nhiều người hơn với ít tài nguyên hơn; nhưng đồng thời cũng có thể gây nhầm lẫn.
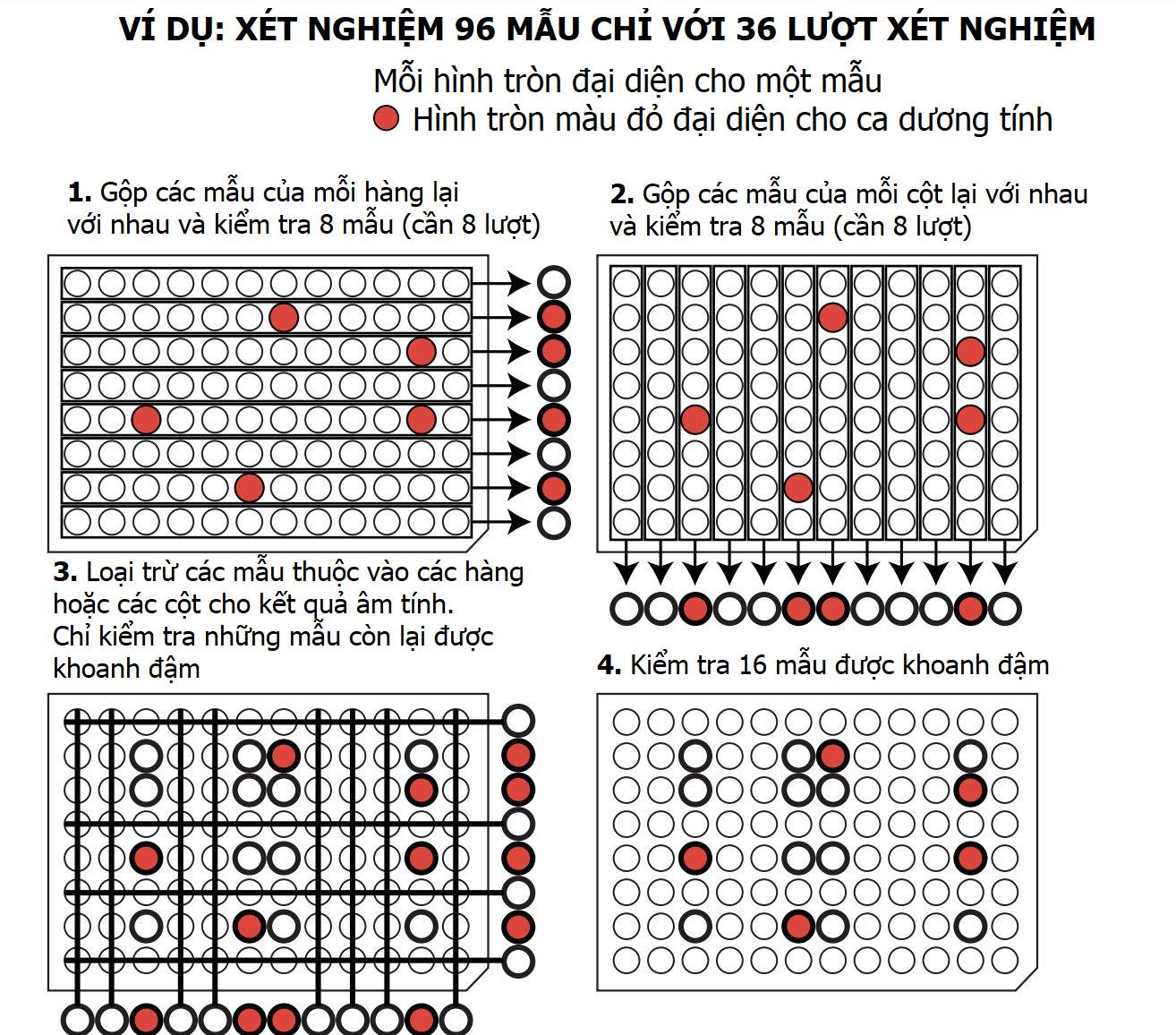
Hình 2. Minh họa cách thực hiện xét nghiệm gộp trên thực tế, giúp tiết kiệm hóa chất xét nghiệm nhưng cũng khá phức tạp cần tập trung cao độ để tránh sai sót. Nguồn: Twimg
Để xét nghiệm gộp được hiệu quả và chính xác thì cơ sở xét nghiệm cần có quy trình chuẩn và tuân thủ một cách nghiêm ngặt. Bất kỳ sai sót nào trong khâu ghi nhãn, hoặc nhiễm chéo giữa các mẫu (từ mẫu này nhiễm sang mẫu khác), có thể làm gián đoạn toàn bộ quy trình và làm kết quả sai sót. Khi nhóm gộp có kết quả dương tính, các kỹ thuật viên phải truy ngược lại mẫu nào, từ người nào trong nhóm đó để làm thêm xét nghiệm.
Chính vì những yêu cầu về quản lý chất lượng này mà tại Hoa Kỳ, các phòng xét nghiệm phải được cơ quan chức năng như FDA chuẩn thuận cách làm; không phải cơ sở y tế nào cũng có thể triển khai xét nghiệm gộp.
Tại Việt Nam, hiện nay tỉ lệ dương tính còn thấp (dưới 1%) nên việc áp dụng xét nghiệm gộp có thể là cách tiếp cận tiềm năng. Tuy nhiên, như đã nêu ở trên, có một số rào cản cần giải quyết để phương pháp này phát huy được tối đa hiệu quả.
Về mặt kỹ thuật, cần đánh giá xét nghiệm tại cơ sở đó có thể nhận biết được mẫu pha loãng ở mức nào, tỉ lệ âm tính giả là bao nhiêu, qua đó kiểm định được số mẫu có thể gộp cùng lần để giảm nguy cơ sai sót.
Về mặt tổ chức, cần thống nhất và kiểm định quy trình xét nghiệm, từ khâu lấy mẫu, đánh dấu, ghi nhãn cho đến khâu thực hiện xét nghiệm, trả kết quả và rà soát lại các mẫu ban đầu để tìm ra mẫu dương tính. Mọi kỹ thuật viên trong cơ sở xét nghiệm cần tuân thủ nghiêm ngặt quy trình đề ra để tránh nhầm lẫn và sai sót. Việc bảo mật thông tin tuyệt đối cho bệnh nhân nhưng cũng tránh nhầm lẫn trong việc báo kết quả là cực kỳ quan trọng để không cách ly nhầm người hoặc nhầm cả nhóm.
Tóm lại, việc triển khai xét nghiệm gộp để sàng lọc COVID-19 tại Việt Nam cần được phản biện và suy xét thấu đáo. Vì một chẩn đoán sai sẽ có thể gây hại tương đương với một điều trị sai, cần cân nhắc các yếu tố như độ chính xác và tính khả thi của tiếp cận này, so với lợi ích tiết kiệm thời gian và nguồn lực mà nó có thể mang lại. Trong bối cảnh ngay cả xét nghiệm từng mẫu đơn lẻ hiện nay vẫn có nguy cơ âm tính giả, những nghiên cứu khoa học kỹ lưỡng về xét nghiệm gộp là rất cần thiết trước khi triển khai rộng rãi.
Tài liệu tham khảo
1. www.nytimes.com/2020/08/18/health/coronavirus-pool-tes ti ng.html
2. https://www.cdc.gov/coronavirus/2019-ncov/lab/pooling-procedures.html
3. https://www.fda.gov/medical-devices/coronavirus-covid-19-and-medical-devices/pooled-sample-testing-and-screening-testing-covid-19