
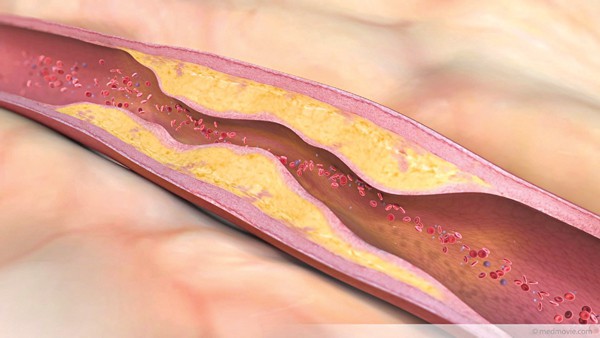
Tai biến mạch máu não là bệnh thường hay gặp ở người cao tuổi. Đây là hậu quả của biến chứng nặng do bệnh lý tăng huyết áp và xơ vữa động mạch. Người trẻ tuổi hơn cũng có thể bị tai biến mạch máu não do biến chứng của bệnh tim hoặc do dị dạng của mạch máu não. Bệnh có thể dẫn đến nguy cơ tử vong hoặc để lại những di chứng tàn tật suốt đời.
Theo Tổ chức Y tế Thế giới (WHO), tai biến mạch máu não là dấu hiệu phát triển nhanh chóng trên lâm sàng của một rối loạn khu trú chức năng của não, hiện tượng này kéo dài trên 24 giờ và thường do nguyên nhân về mạch máu.
Như vậy, trên lâm sàng đây là các biểu hiện bệnh lý gồm phần lớn các trường hợp chảy máu trong não, chảy máu dưới màng nhện và nhũn não; chúng không bao gồm các trường hợp thiếu máu thoáng qua hoặc bệnh lý mạch máu não lan tỏa có khởi đầu lặng lẽ.
Triệu chứng tai biến mạch máu não xuất hiện ban đầu thông thường là nhức đầu, nhất là vào ban đêm; có thể chỉ bị nhức ở một bên đầu là bên sẽ có chảy máu. Triệu chứng nhức đầu có thể là cấp tính hoặc mạn tính, thường kèm theo dấu hiệu chóng mặt và ù tai; một số bệnh nhân có biểu hiện sung huyết ở mặt.
Ngoài ra, các triệu chứng khác có thể gặp như: chảy máu cam hoặc nặng hơn là chảy máu võng mạc. Thực tế có trường hợp bệnh nhân trong tiền sử đã bị tê nửa người hoặc liệt nửa người, có khoảng 30% các trường hợp có tiền sử của cơn thiếu máu não thoáng qua.
Cần phát hiện và chữa trị bệnh tăng huyết áp, xơ vữa động mạch một cách triệt để
Giai đoạn khởi đầu có thể xảy ra đột ngột, bệnh nhân ngã vật ra và hôn mê ngay nhưng cũng có thể khởi đầu bằng triệu chứng nhức đầu dữ dội khác với mọi khi, ý thức bị thu hẹp dần và trong 1 - 2 giờ sẽ bước vào giai đoạn toàn phát.
Giai đoạn toàn phát có 3 hội chứng nổi bật là hôn mê, liệt nửa người và rối loạn thực vật.
Hội chứng hôn mê thường là loại hôn mê sâu và nặng, biểu hiện bằng rối loạn chức năng tiếp ngoại và chức năng thực vật; mặt thường tái nhợt, thở thư ngáy, bị rối loạn nuốt, rối loạn cơ tròn; toàn cơ thể bất động, mất phản xạ giác mạc và đồng tử mắt, trên thực tế có khi khó phân biệt được bên lành và bên liệt.
Hội chứng liệt nửa người thường kèm theo dấu hiệu khu trú khác, bên liệt có tình trạng giảm trương lực cơ, kể cả cơ ở mặt; bệnh nhân nằm ở tư thế đầu và mắt cùng quay về phía bên bị tổn thương; liệt mặt kiểu trung ương có thể xác định được bằng nghiệm pháp quy định; liệt chân tay cùng bên thường thể hiện qua kiểm tra trương lực cơ và thấy giảm rõ ràng với các dấu hiệu thử nghiệm lâm sàng ở bên bị liệt; tuy nhiên do có hiện tượng phù não nên có thể xuất hiện ở cả hai bên; ngoài ra có thể thấy biểu hiện giãn đồng tử mắt ở một bên về phía liệt.
Hội chứng rối loạn thực vật bao giờ cũng được ghi nhận và thường xuất hiện sớm, bệnh nhân có các dấu hiệu tăng tiết phế quản dẫn đến ứ đọng đờm dãi, rối loạn nhịp thở, rối loạn nhịp tim, tăng huyết áp động mạch, nhiệt độ cơ thể lúc đầu có thể thấp nhưng về sau tăng lên khoảng 38 - 39oC và có khi cao hơn; mặt có thể xanh, tím hoặc đỏ; dễ bị rối loạn dinh dưỡng, nhất là loét và hay xảy ra từ ngày thứ ba trở đi; nhìn chung ở bên liệt có các rối loạn vận mạch và rối loạn dinh dưỡng nhiều hơn, có thể ra nhiều mồ hôi, phù nề...
Tiến triển bệnh lý của tai biến mạch máu não thường nặng, có thể dẫn đến tử vong trong 2/3 các trường hợp bệnh nhân. Trên thực tế, tình trạng tử vong ghi nhận xảy ra vào những giờ đầu hoặc cuối tuần đầu. Các nhà khoa học cho rằng ngày nguy kịch nhất là ngày thứ 2 và ngày thứ 10; sau 10 ngày thì đỡ nguy hiểm hơn.
Trong vòng 10 ngày đầu, những rối loạn thực vật trầm trọng như: hôn mê sâu, sốt cao kéo dài, rối loạn nhịp thở, rối loạn tim mạch và huyết áp thường báo hiệu nguy cơ tử vong.
Sau ngày thứ 10 tuy đỡ nguy hiểm hơn nhưng vẫn có thể tử vong vì các biến chứng trầm trọng; vì nhiễm khuẩn đường hô hấp, đường tiết niệu cũng như những rối loạn nước và chất điện giải; đồng thời có khả năng do rối loạn dinh dưỡng, nhất là tình trạng suy dinh dưỡng.
Tiếp theo những ngày sau đó vẫn còn có nguy cơ đe dọa tái phát tai biến nhưng nổi bật là nguy cơ tàn phế với các di chứng thần kinh nặng nề như liệt và di chứng tâm thần như suy giảm trí tuệ, sa sút tâm thần.
Đối với bệnh nhân bị tai biến mạch máu não, điều quan trọng nhất là phải phát hiện, chẩn đoán và xử trí một cách thật đúng đắn, phù hợp ngay trong giai đoạn cấp tính.
Vì vậy trên thực tế cần phải chẩn đoán chính xác tính chất tổn thương như: chảy máu não, chảy máu màng não; bọc máu tụ, nhũn não...; đồng thời sử dụng các phương tiện chẩn đoán diện tích thương tổn, tìm phương pháp điều trị thích hợp bằng nội khoa hay ngoại khoa.
Bên cạnh những kỹ thuật phát hiện kinh điển còn có những kỹ thuật mới đạt độ chính xác cao. Những kỹ thuật kinh điển thường thực hiện là xét nghiệm dịch não tủy, điện não đồ, vang não đồ, xạ hình não, chụp hình động mạch não...
Những kỹ thuật mới cũng được dùng để chẩn đoán xác định là chụp cắt lớp điện toán, chụp cộng hưởng từ hạt nhân, chụp quét cắt lớp bằng tia proton hoặc tia positon, chụp lấp lánh mạch máu não...
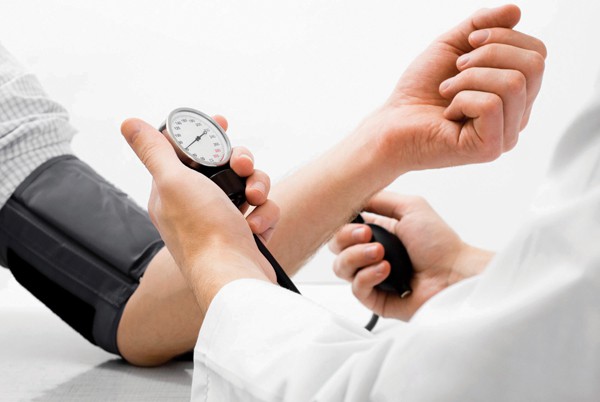
Để chủ động phòng ngừa tai biến mạch máu não, cần phát hiện và chữa trị bệnh tăng huyết áp, xơ vữa động mạch một cách triệt để, nhất là đối với những trường hợp có bệnh lý tăng huyết áp. Đồng thời cũng cần phát hiện và xử trí những dị dạng mạch máu có thể là nguyên nhân của tai biến mạch máu não.
Ngoài ra phòng ngừa tai biến mạch máu não cần tránh những yếu tố có thể tạo nên điều kiện xuất hiện tai biến mạch máu não như tình trạng stress tâm lý, gắng sức quá nhiều, bị lạnh đột ngột, uống nhiều rượu bia, có cơn tăng huyết áp...
Lưu ý khi phát hiện các dấu hiệu báo trước như: bị nhức đầu quá mức, chóng mặt, ù tai, tê buốt chân tay, nổi đom đóm mắt... ở những người tăng huyết áp thì phải nên xử trí can thiệp điều trị kịp thời; nếu để chậm trễ, khả năng tai biến mạch máu não xảy ra là điều không thể tránh khỏi.
Việc điều trị phải bảo đảm nguyên tắc cơ bản là xử trí can thiệp đúng đắn trong giai đoạn cấp tính, nhất là khi bệnh nhân bị hôn mê. Thực tế chảy máu não hay nhũn não thì cũng là tai biến mạch máu não nên đều có thể áp dụng một số biện pháp tương tự, nhất là trong nhiều trường hợp ngay lúc đầu khó phân biệt được tình trạng chảy máu não hay nhũn não.
Do đó để đối phó với giai đoạn cấp tính của tai biến mạch máu não phải có những biện pháp tích cực chống phù não, bảo đảm thông khí, dinh dưỡng, chống loét, chống bội nhiễm để phòng ngừa tai biến mạch máu não hiệu quả.
Cùng với các phương pháp điều trị trên, cần quan tâm chú ý đến công tác phục hồi chức năng trong giai đoạn bệnh lý cấp tính cũng như thời gian lâu dài sau này để hạn chế sự tàn phế đến mức thấp nhất do di chứng.
Như trên đã nêu, tai biến mạch máu não là bệnh thường hay gặp ở những người cao tuổi, đây có thể nói là hậu quả do biến chứng nặng của bệnh lý tăng huyết áp và xơ vữa động mạch. Tuy vậy, trên thực tế người trẻ tuổi cũng có thể bị tái biến mạch máu não do biến chứng của bệnh tim mắc phải hoặc do hiện tượng dị dạng mạch máu não.
Lưu ý giai đoạn cấp tính cần phải được xử trí can thiệp điều trị sớm và phù hợp tùy theo nguyên nhân chảy máu não hay nhũn não.
Những trường hợp chưa chẩn đoán xác định được nguyên nhân cụ thể thì thì phải xử trí như đối với những trường hợp tai biến mạch máu não nói chung và mang tính chất xử trí cấp cứu vì trên thực tế những trường hợp tai biến mạch máu não nặng có thể dẫn đến 2/3 số bệnh nhân bị tử vong.
Một vấn đề cũng rất cần thiết là phải quan tâm đến việc điều trị phục hồi chức năng nhằm hạn chế các di chứng để lại do hậu quả của tai biến mạch máu não.