Mới đây, Bệnh viện Nhi Trung ương vừa ghép thận thành công cho một bệnh nhi 9 tuổi mắc suy thận mạn giai đoạn cuối. Đến nay Bệnh viện Nhi Trung Ương đã thực hiện được 62 ca ghép thận, 56 ca ghép gan thắp sáng thêm hy vọng cho những bệnh nhi cần ghép tạng.
Bệnh nhi A.N (9 tuổi) được xác định bị thiểu sản thận từ nhỏ và chẩn đoán suy thận mạn cách đây 2 năm. Đây là trường hợp bị đột biến gen NEK8 do trẻ sinh ra có 2 gene lặn, một gene từ bố và một gene từ mẹ. Tuy nhiên bố mẹ của bệnh nhi đều không mắc bệnh, nên có thể ghép tạng từ người thân trong gia đình. Lúc này do bệnh nhi còn nhỏ, nên phương án ưu tiên được lựa chọn để thay thế thận là lọc màng bụng (thẩm phân phúc mạc). Sau 2 năm, gia đình quyết định dùng phương pháp ghép thận với tạng từ người mẹ để thay thế thận cho bệnh nhi.
Thông tin về ca phẫu thuật, TS.BS Thái Thiên Nam - Phó Trưởng khoa Thận và Lọc máu (Bệnh viện Nhi Trung ương) cho biết: "Mặc dù khi thực hiện ca phẫu thuật ghép thận, bệnh nhi chỉ có 22kg nhưng may mắn thay ổ bụng có thể chứa được một quả thận từ người lớn. Quá trình phẫu thuật diễn ra khá thuận lợi và sau 1 tuần bệnh nhi đã có thể ra viện".

Một ca ghép thận cần rất nhiều yếu tố bởi việc ghép tạng ở trẻ em phức tạp hơn nhiều so với người trưởng thành. Ê-kíp ghép thận gồm bác sĩ từ các khoa thận, ngoại tiết niệu, khoa ngoại tim mạch, chống nhiễm khuẩn, gây mê hồi sức, truyền máu, xét nghiệm… Các bác sĩ sẽ hội chẩn và đánh giá các tình huống có thể xảy ra. Nếu bệnh nhi đủ điều kiện ghép thận, các bác sĩ sẽ xem xét đến vấn đề pháp lý nhằm tránh tình trạng buôn bán tạng.
Trong ca ghép, các bác sĩ ngoại tiết niệu và ngoại tim mạch sẽ tham gia vào ca mổ đồng thời theo dõi sát sao sau mổ cho đến khi bệnh nhi được trở về khoa thận. Trong quá trình theo dõi sau mổ, vấn đề nhiễm khuẩn đóng vai trò rất quan trọng.
BS Nam chia sẻ: "Bước lựa chọn ban đầu rất quan trọng. Bất kỳ bệnh nhi nào cũng có quyền ghép thận, tuy nhiên với những trường hợp có nguy cơ ghép nhiều, các bác sĩ sẽ chọn tạng ở người cho chết não thay vì người thân trong gia đình. Vì tạng từ người cho rất quý giá và các bác sĩ cố gắng làm sao để thận duy trì được từ 10-20 năm".

TS.BS Thái Thiên Nam - Phó Trưởng khoa Thận và Lọc máu (Bệnh viện Nhi Trung ương).
Song song với đó, nguồn hiến tạng ở bệnh nhi gặp khá nhiều khó khăn. Thông thường, người hiến tạng sẽ là cha mẹ, người thân trong gia đình. Tuy nhiên đây là những đối tượng lao động chính trong gia đình, sau khi hiến tạng cha mẹ sẽ mất một thời gian dài để hồi phục và cũng ảnh hưởng phần nào đến sức khỏe về sau.
Cũng có nhiều trường hợp gia đình không đủ điều kiện kinh tế để thực hiện ghép tạng cho bệnh nhi. Ưu điểm của việc ghép tạng từ người cho sống (bố mẹ, gia đình người thân) là chỉ số mô tương hợp khá cao. Do vậy, các trường hợp ghép thận đều duy trì được trong thời gian khá dài.
Bệnh nhi mắc bệnh thận đang điều trị tại BV Nhi Trung ương
Chia sẻ thêm về những khó khăn gặp phải khi ghép tạng cho bệnh nhi, BS Nam cho biết, các bác sĩ phải đối mặt thường xuyên với nhiều sự cố có thể xảy ra như: tăng huyết áp, thiếu dịch, thừa dịch… Tuy nhiên, những sự cố này được các bác sĩ giải quyết nhanh chóng. Khó khăn nhất là những ca thải ghép, mảnh ghép chậm hồi phục… bệnh nhi cần theo dõi và điều trị lâu hơn. Nếu như trước đây sau khi ghép thận bệnh nhi cần nằm 2 tuần để theo dõi thì nay thời gian tại viện rút ngắn chỉ còn 5-7 ngày.
Từ năm 2004 đến nay, Bệnh viện Nhi trung ương đã tiến hành 62 ca ghép thận với 61 ca ghép thành công và 01 ca không thành công do nhiễm khuẩn sau ghép. Ca bệnh ghép không thành công này xảy ra vào những năm đầu khi bệnh viện vừa thực hiện những ca ghép thận đầu tiên. Những năm về sau khi các kỹ thuật ghép tạng phát triển hơn, hầu hết các ca ghép thận đều thành công.
Trong 3 năm gần đây, trung bình mỗi năm, bệnh viện tiến hành 5-7 ca ghép thận và con số này ngày càng tăng lên. Cùng với đó trình độ ghép thận của các bác sĩ tại bệnh viện cũng đạt đến trình độ chuyên nghiệp. Với các ca ghép thận thành công, các bác sĩ Bệnh viện Nhi Trung ương không chỉ đem lại cuộc sống mới tốt hơn cho các bệnh nhi mà còn dần khẳng định việc làm chủ các kỹ thuật cao nói chung và kỹ thuật ghép tạng nói riêng.

Bệnh viện Nhi Trung ương là chuyên khoa nhi tuyến cuối phụ trách 29 tỉnh thành phía Bắc. Năm 2023, bệnh viện đã đón nhận khoảng 1,2 triệu lượt khám bệnh ngoại trú và 120.000 lượt bệnh nhân nội trú, trong đó có nhiều ca bệnh nặng. Mỗi ngày, bệnh viện có khoảng 100 lượt bệnh nhân thở máy, 150-180 bệnh nhân thở oxy và gần 100 ca cần phẫu thuật. Dự kiến trong mùa hè số bệnh nhân có thể tăng lên tới 160 - 180 ca phẫu thuật/ngày, các nhân viên y tế sẽ phải đảm nhiệm khối lượng công việc lớn hơn.
Đối mặt với những thách thức này, TS.BS Cao Việt Tùng (Phó Giám đốc Bệnh viện Nhi Trung ương - Trưởng khoa Điều trị tích cực Ngoại Tim mạch) cho biết: "Song hành với việc tiếp nhận điều trị cho các bệnh nhi hàng ngày, Bệnh viện Nhi Trung ương vẫn tiếp tục triển khai những kỹ thuật cao, trong đó có ghép thận cho bệnh nhi.
Bệnh nhi mắc bệnh thận đang điều trị tại BV Nhi Trung ương
Trong những năm gần đây, sau khi được các đơn vị y tế hỗ trợ, Bệnh viện Nhi trung ương đã làm chủ công nghệ ghép gan. Năm 2023, bệnh viện đã tiến hành 16 ca phẫu thuật ghép gan cho bệnh nhi. Cùng với đó, 26 ca phẫu thuật sử dụng kỹ thuật ghép tế bào gốc đã được tiến hành cho các bệnh nhân suy giảm miễn dịch, ung thư, huyết học… "
Năm 2023, phẫu thuật ghép gan là một trong những dấu ấn nổi bật của Bệnh viện Nhi Trung ương. Do số lượng bệnh nhân có nhu cầu cao, gần như tháng nào bệnh viện cũng thực hiện các ca phẫu thuật ghép gan. Tuy nhiên, nguồn ghép gan của bệnh nhi thường lấy từ bố mẹ và có những hạn chế nhất định trong khi nhu cầu ghép ngày càng tăng.
"Bệnh viện Nhi Trung ương sẽ phối hợp với Trung tâm Điều phối ghép tạng quốc gia để có thể lấy nguồn gan từ người chết não nhằm tăng số lượng và nâng cao chất lượng lẫn số lượng cho các ca ghép tạng. Đây cũng là hoạt động bệnh viện sẽ đẩy mạnh trong năm 2024" – TS.BS Cao Việt Tùng nhấn mạnh.
Không chỉ đem lại cuộc sống tốt hơn cho các bệnh nhi ghép tạng, Bệnh viện Nhi Trung ương còn triển khai các kỹ thuật cao giúp cho các công tác điều trị tại viện hiệu quả hơn trong đó nổi bật là phẫu thuật tim mạch cho các bệnh nhi bị tim bẩm sinh.
"Bệnh viện Nhi Trung ương đã tham gia vào hệ thống phẫu thuật tim bẩm sinh khu vực Bắc Mỹ. Thông qua các số liệu về mặt bệnh, chất lượng, kết quả thành công tại Bệnh viện Nhi Trung ương đã đạt được có thể sánh ngang tầm với các bệnh viện thuộc khu vực Bắc Mỹ. Đây là một điều đáng tự hào. Năm 2023, chúng tôi đã phẫu thuật 1088 ca tim hở - một số lượng rất lớn với tỷ lệ tử vong 1,65%. Thành tích này được Ban giám đốc Bệnh viện đánh giá cao, rất nhiều trường hợp bệnh nhi mắc bệnh lý về tim bẩm sinh phức tạp đã được cứu sống".

TS.BS Cao Việt Tùng (Phó Giám đốc Bệnh viện Nhi Trung ương - Trưởng khoa Điều trị tích cực Ngoại Tim mạch).
Không chỉ dừng lại ở đó, năm 2023 bệnh viện đã tiến hành đặt điện cực ở vỏ não lập bản đồ động kinh giúp phẫu thuật thành công cho các bệnh nhi động kinh kháng thuốc. Đây là bệnh lý nan giải nhưng nhờ có bản đồ sóng điện não đã có 02 ca phẫu thuật thành công giúp bệnh nhi có chất lượng cuộc sống tốt hơn.
Vào những năm 2016-2017, bệnh nhi mắc nhóm bệnh hẹp khí quản gần không thể điều trị tại Việt Nam. Nhưng với sự học hỏi và nỗ lực không ngừng, đến nay Bệnh viện Nhi đã phẫu thuật tạo hình khí quản cho các trường hợp hẹp khí quản bẩm sinh đạt kết quả tốt.
"Với vai trò đảm nhiệm chỉ đạo tuyến cho 29 tỉnh thuộc phía Bắc, Bệnh viện Nhi Trung ương đã triển khai mạnh các chương trình về cấp cứu sơ sinh, cấp cứu cơ bản cho các tỉnh vùng sâu, vùng xa ở miền núi phía Bắc. Hiện tại, chúng tôi đang có dự án hỗ trợ chuyên môn cho 7 tỉnh phía Bắc bằng cách đưa các cán bộ y tế của Bệnh viện Nhi Trung ương đến các tỉnh đánh giá thực trạng đồng thời cử các cán bộ y tế tỉnh về Bệnh viện Nhi Trung ương tham gia các khóa đào tạo. Thông qua các hoạt động, chúng tôi hy vọng chuyên môn của cán bộ y tế tại các tỉnh được nâng cao đặc biệt là các tỉnh vùng sâu vùng xa giúp công tác chăm sóc sức khỏe cho trẻ sơ sinh tốt hơn" – TS.BS Cao Việt Tùng cho biết thêm.
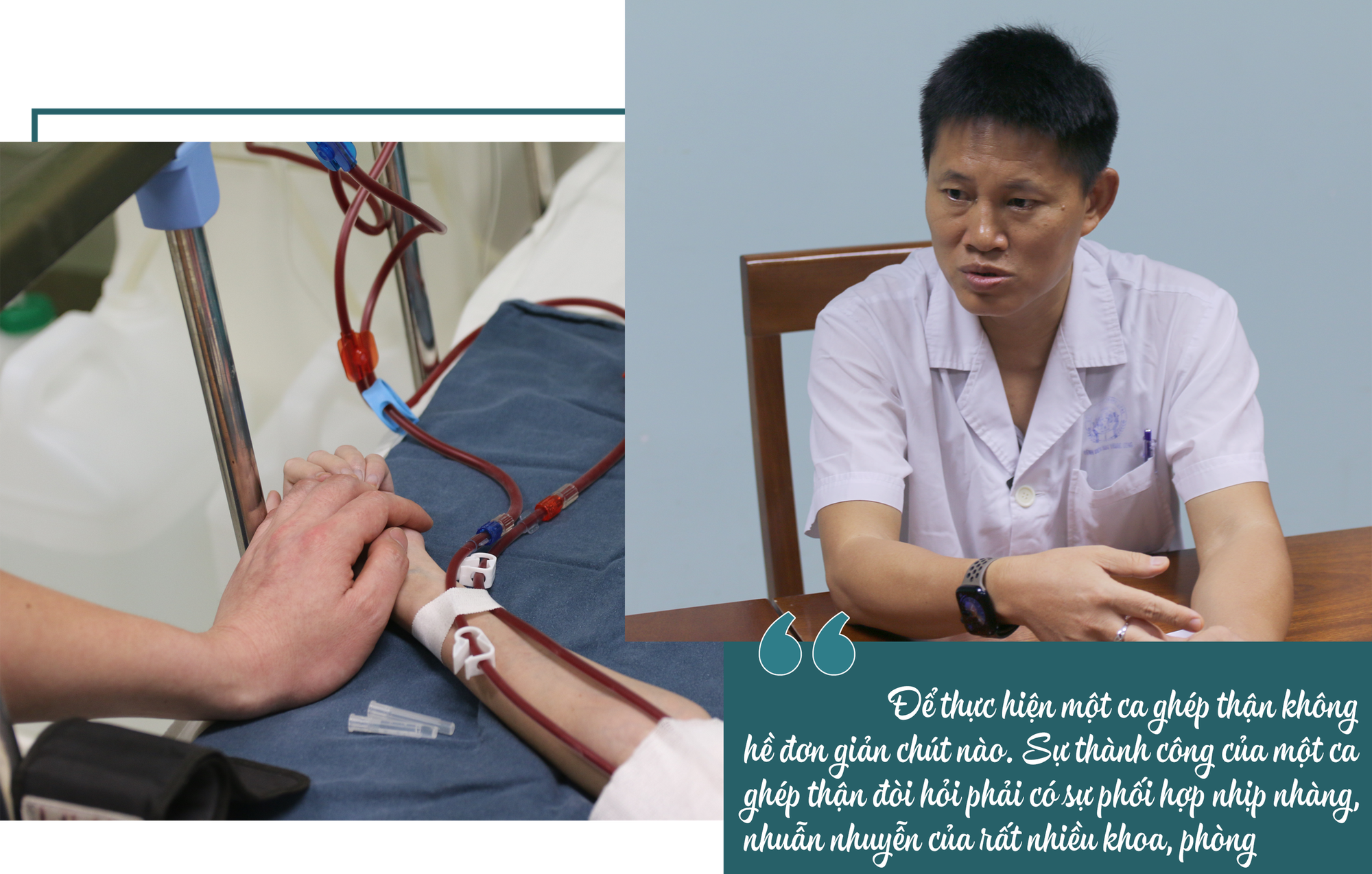
Bệnh nhi là bé gái tên A.N, trú tại TPHCM. Mặc dù đã 9 tuổi nhưng bé A.N chỉ nặng 22kg, cao 1m24, thấp bé hơn nhiều so với các bạn cùng trang lứa. Cách đây 1 năm, bé A.N được chẩn đoán mắc bệnh suy thận giai đoạn cuối kèm theo tăng huyết áp, suy tim, phải điều trị lọc máu chu kỳ 3 lần/tuần tại Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương và chờ đợi thận hiến phù hợp.
Trước khi ghép thận, bệnh nhi được chẩn đoán mắc bệnh suy thận mạn giai đoạn cuối, phải lọc máu chu kỳ 3 lần/tuần tại Bệnh viện Nhi Trung ương.
Theo BS. Trương Thùy Linh, Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương, bé A.N phải mất gần 1 năm mới đủ điều kiện sức khỏe, các chỉ số ổn định, chức năng tim mạch, nội tiết trong giới hạn cho phép để có thể ghép thận.
"Cách đây 3 tháng, bệnh nhi nhiễm sán, vì thế, chúng tôi đã phải phối hợp với các bác sĩ Trung tâm Bệnh nhiệt đới đưa ra phác đồ điều trị tốt nhất, nhằm đảm bảo an toàn cho trẻ sau khi ghép dùng thuốc ức chế miễn dịch. Đặc biệt, trước khi ghép, bệnh nhi được Trung tâm Nội tiết - Chuyển hóa - Di truyền và Liệu pháp phân tử phân tích kết quả xét nghiệm gen kết hợp đối chiếu với kết quả lâm sàng, nhằm loại trừ các nguyên nhân suy thận do đột biến gene, giúp quyết định ghép thận của các bác sĩ được thực hiện chính xác hơn và có tiên lượng tốt hơn. Bên cạnh đó, mọi yếu tố từ chiều cao, cân nặng, các chỉ số xét nghiệm máu, tiêm phòng ngừa bệnh truyền nhiễm, các xét nghiệm sàng lọc người cho thận, hồ sơ pháp lý,… cũng được chuẩn bị đầy đủ trước khi ghép" - BS. Trương Thùy Linh cho biết thêm.
Trước ca ghép thận, bệnh nhi A.N được hội chẩn bệnh viện dưới sự chủ trì của TS.BS Cao Việt Tùng – Phó Giám đốc Bệnh viện Nhi Trung ương và sự phối hợp nhịp nhàng của tất cả các chuyên khoa trong bệnh viện như: Ngoại Tiết niệu, Tim mạch, Thận và Lọc máu, Gây mê hồi sức, Hồi sức ngoại, Nội tiết – Chuyển hóa – Di truyền, Chẩn đoán hình ảnh, Ngân hàng máu, Sinh hóa, Huyết học… để đảm bảo các quy trình trước, trong và sau ghép được kiểm soát chặt chẽ nhất.
Sáng ngày 11/3, hai cuộc mổ lấy thận và ghép thận được tiến hành song song, đảm bảo thận lấy ra phải được ghép kịp thời. Trải qua 5 giờ thực hiện, với mọi quy trình tỉ mỉ và chính xác, ca phẫu thuật ghép thận đã thành công, thận phải ngay sau khi được ghép hồng hào, tưới máu tốt và bắt đầu có nước tiểu.
ThS.BS Lê Anh Dũng – Trưởng khoa Ngoại Tiết niệu, Bệnh viện Nhi Trung ương, người trực tiếp tham gia kíp ghép thận cho bệnh nhi chia sẻ: "Khó khăn nhất khi ghép thận cho bệnh nhi A.N là tĩnh mạch của người cho chia sớm, nên khi nối tĩnh mạch thận của người cho vào người nhận sẽ bị quá dài. Vì vậy, chúng tôi phải cắt bớt và tạo hình lại 2 nhánh của tĩnh mạch thận trước khi nối lại và ghép cho trẻ".
Sau 7 ngày sau ghép thận, tình trạng bệnh nhi ổn định, tiểu tốt, các chỉ số sinh hóa về chức năng thận, nội tiết trở về giới hạn bình thường, huyết áp được kiểm soát, các vấn đề tim mạch cũng sẽ cải thiện dần khi sức khỏe của trẻ tiến triển.
Hiện, bệnh nhi A.N đã được ra viện trong niềm hạnh phúc, phấn khởi của gia đình và các y bác sĩ.
Cách đây 1 năm, bé A.N được chẩn đoán mắc bệnh suy thận giai đoạn cuối kèm theo tăng huyết áp, suy tim, phải điều trị lọc máu chu kỳ 3 lần/tuần tại Khoa Thận và Lọc máu, Bệnh viện Nhi Trung ương và chờ đợi thận hiến phù hợp.